
認知症のある方の言動のあれこれに対して
どう対応したら良いのか
困ってしまうことってあると思います。
そんな時にどうしていますか?
ここって、ものすごく誤解が多いところです。
ひとつは
どうしたら良いのか、考えたり話し合ったりすること
きちんと観察・洞察ができていれば
どうしたら良いのかは自然と浮かび上がってくるものです。
もうひとつは
認知症のある方の困りごとではなく
私たちスタッフの困りごとを改善しようとすること
根本的なところで、すり替えが起こっているのです。
私は
認知症のある方が困っている場面そのものの観察に立ち返ります。
自身の関与も観察しなおします。
自身の観察に自信がなければ言語化・文章化する
いったん、自分の頭の中を外に出して(まさしく)見える化すると
良いと思います。
不思議なもので(まさにだからこそ、と言うべきか)
一から観察し直してみると、見落としていた箇所に気がつけて
そこからブレークスルーの道が開けてきます。
後になってわかるのですが
実は、ポイントほど見落としていたり、見間違えているものなのです。。。
認知症のある方のBPSDや生活障害は
認知症のある方ご自身にとっても
ご家族やスタッフにとっても困りごとではありますが
同時にその困りごとそのものに解決へのヒントが存在しています。
一見、困りごとというカタチで表れる事象には
障害や症状や困難だけではなくて、同時に、能力も反映されているからです。
反映されている障害、症状、困難と能力を観察するのです。
(そのために知識の習得・概念の本質の理解が必要なのです)
そうすると
私の言語・非言語の関与も含めた環境に対して
認知症のある方がどのように感受し、判断し、応じていたのかを洞察することができます。
ここまでできれば
じゃあ、どうしたら認知症のある方と私たちが
お互いに困ることなく
能力を発揮しあって
イマ、ココという「場」で過ごせるのか
ということは自然と浮かび上がってくるものなのです。
対応の工夫は、考えることではないのです。
イマ、ココで何がその方に起こっているのか は
同じ方でもその時々で異なります。
言葉にして聞いてみないとわからないこともある一方で
言葉では表せないことや
言葉によって迎合や追従を無自覚に要請してしまうこともあります。
観察って
カンタンに思われているし
科学的ではないと思われていて
蔑ろにされがちですが
観察ほど、観察者の能力が求められるものはありません。
観察者の静かでかつ能動的な関与が求められるからです。
知識がなければ、見落としたり見間違えたりしてしまいます。
自身の言動に無自覚であったりコントロールできなければ
認知症のある方の能力を引き出すことは難しくなります。
同じ場面でも観察者が異なれば、得られる情報の量も深みも異なります。
観察は「客観性に欠ける」「科学的ではない」と言われがちですが
本当にそうでしょうか?
認知症のある方の状態はその時々で変動します。
検査やバッテリーをとった時といつも同じ状態ではありません。
検査やバッテリーは、確かに施行時の障害を明確に示してはいますが
施行時以外の状態像の異なる他の場面に検査結果を適用・援用することのほうが
現実的な根拠に欠けるのではありませんか?
実際には、検査・バッテリーは実施はしても、
その結果を対応に活用することは少ない。
検査・バッテリーはすべきことだからしているだけで
検査は検査、実践は実践と乖離している。
実践に活かすための検査とはなっていない。
例えば、
HDS-Rはとっても
その結果を対応に活かしてはいない
五角形模写課題はしたけれど
その結果をどう対応に活かすかは考えていない
というパターンだって多いのではありませんか?
私たちは評論家ではない
援助職なのに。。。
おそらく
無自覚には本当は感じている、わかっているのだと思います。
観察・洞察の有効性と実践の困難さを。
だからこそ否定する。
きちんと観察することの重要性や
観察するに値する知識の習得、本質の理解の必要性
自身の言動が無自覚に伝えてしまうことの意識化の重要性も
そのためには日々の地道な努力の蓄積が必要なことも
本当はわかっているけれど
大変なことだから、努力が必要なことだから、無意識に回避しているのでは?
観察が客観性や科学性に欠けるのではなく
欠けると言っている人の観察力が客観性や科学性に劣っているのであって
観察そのものが客観性や科学性に劣るものではないのです。
精度の高い観察を知らなかったり実践できない人が否定しているのです。
いわゆる、抵抗と防衛です。
人文科学としての作業療法は
検査やバッテリーをとることで科学的であろうとするのではなくて
長い職業人生を賭けて
観察・洞察の確かさ、客観性、科学性を磨いていくのが本筋なのではないでしょうか?
そういった本当に地道な努力の蓄積よりも
各種の検査やバッテリーを数多く行うことのほうが
簡単だし、カッコ良いし、最先端をいってるように見えるし。。。
とか。。。?
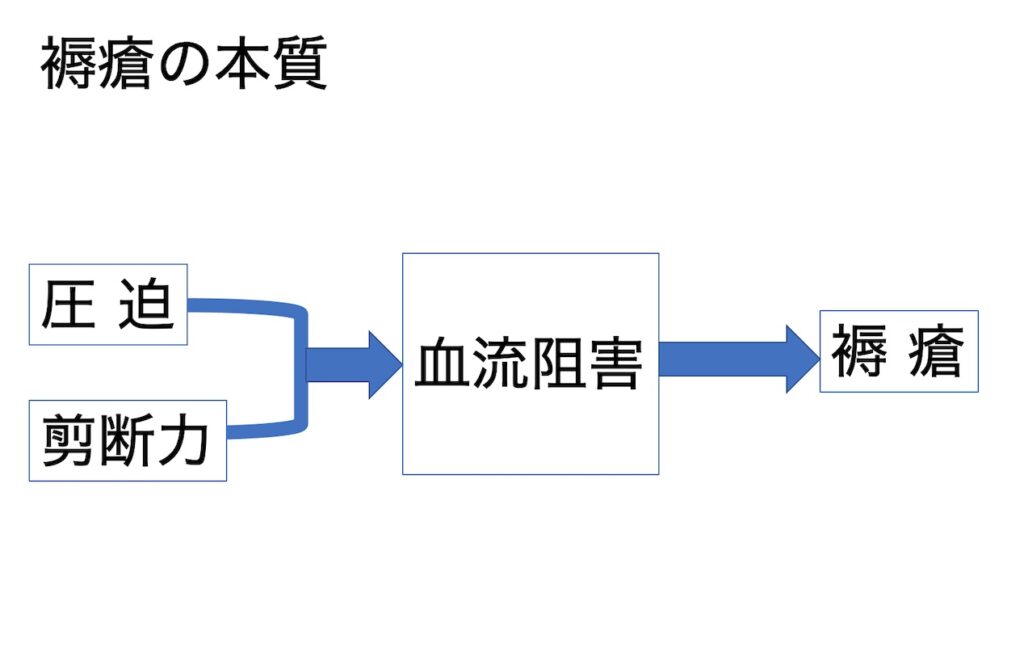
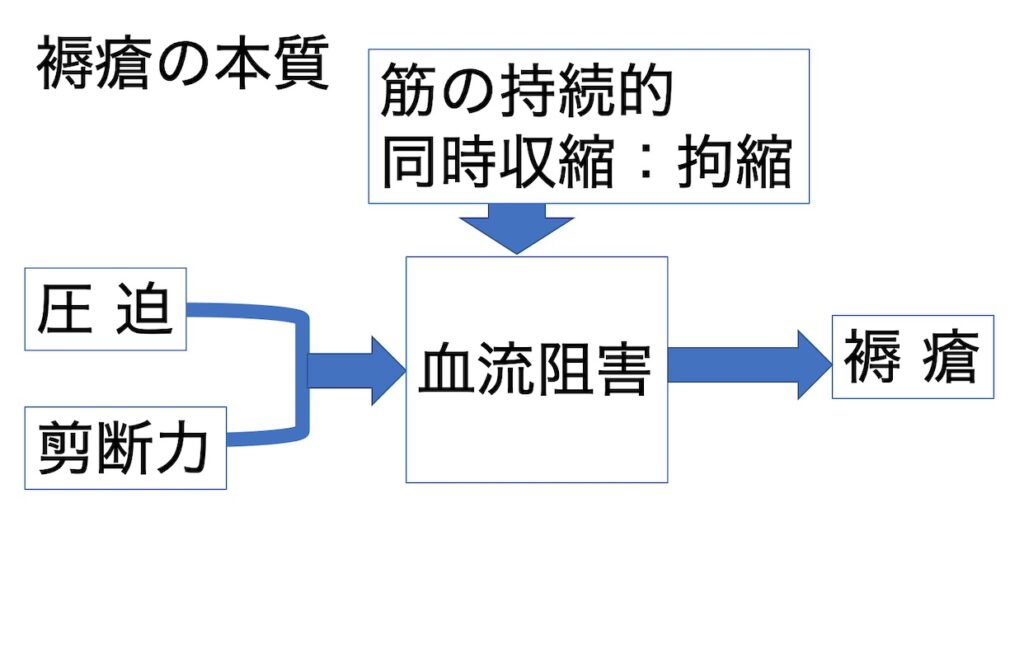
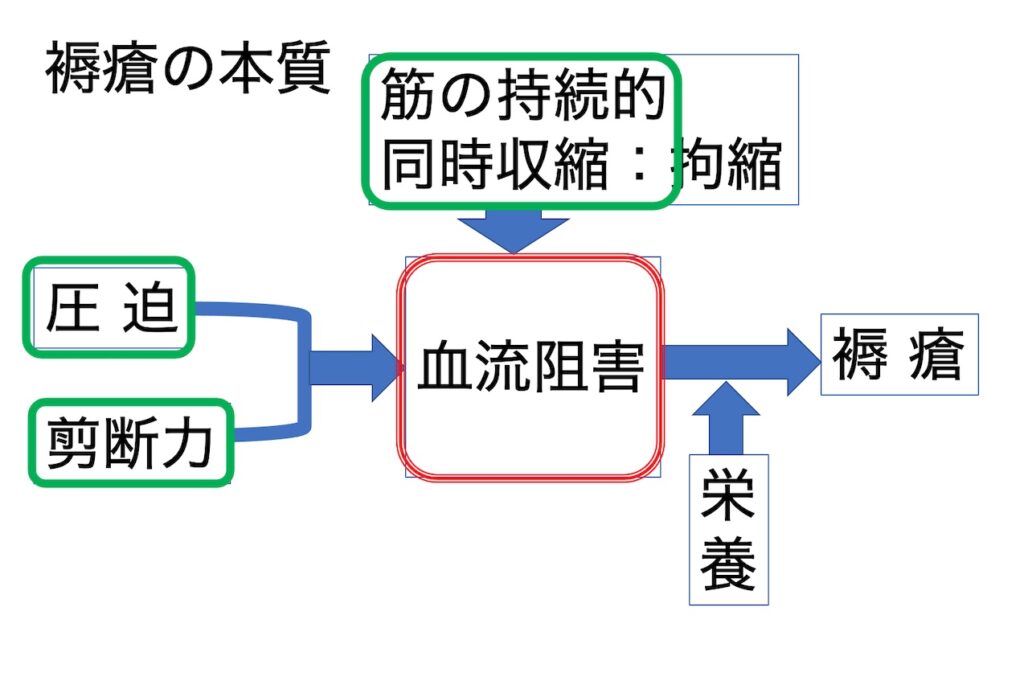
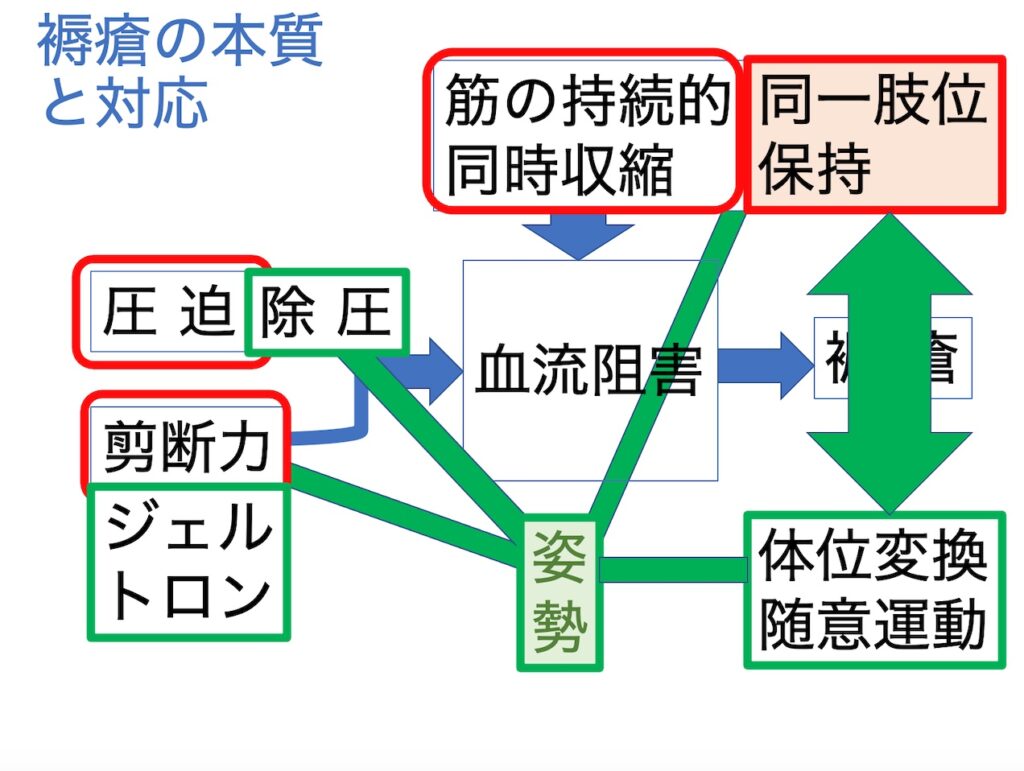
認知症のある方の対応に困った時
結果として、表面的に現れる生活障害やBPSD
例えば、「歩けないのに立ち上がる」「帰宅要求が激しい」といった表現では
観察しているとは言えないのです。
観察とは
「歩けないのに立ち上がる」「帰宅要求が激しい」のは
どのような環境で
何をしようとしているのか
スタッフの関与はどのような非言語で
どういった言葉で関与したのか
を踏まえて
それらの言動に反映されている、
記憶や見当識やコミュニケーション能力、遂行機能などの障害や能力や特性を
まさしく観て察することです。
多くの人は、この過程をすっ飛ばしています。
表面的な事象への対処、つまり、
「どうしたら、立ち上がらなくなるか、帰宅要求がなくなるのか」を
考えています。
その時、その場での、その関係性の中での認知症のある方 を観察せずに
スタッフの困りごとをなくそうとして考えるのです。
だから、ハウツー的対処がはびこります。。。
「帰宅要求があったら、タオルたたみをさせる」
「お茶を飲ませる」etc。。。
これらは、気をそらせる対処にすぎません。
確かに、気をそらせた結果、帰宅要求を忘れてしまい、帰宅要求がなくなる
というケースはあるでしょう。
でも、こういった方法論に走ると
「いかに気をそらせるか」ということを
無自覚のうちに目的とするようになり
どれだけ上手に気をそらせるかを考えるようになり
上手に相手を騙すことや言いくるめることが良いケアということになってしまいます。
そんなバカなことがあるはずがありません。
認知症のある方に寄り添ったケアという理念の真逆の対応を追求することになり
非常に大きな矛盾した働き方をスタッフに要請することになります。
誠実で良心的なスタッフほど、辛い日々を送ることになります。。。
あちこちの現場で起こっていることではありませんか?
このような対応は
リハやケアの本質ではありません。
ただし、暮らしに近い場面ほど
時間稼ぎとして、その場しのぎとして
一時的に用いざるを得ない場面は出てきます。
時間稼ぎ、その場しのぎの引き出しを多く持っているにこしたことはありません。
ただ、やる方が
「今は本質的な対応はできない」
「時間稼ぎとして、お茶をにごすことをしている」
「本質的な対応ではなく、しのいでいる」
という自覚を持ってその場しのぎをすべきです。
ところが
いつの間にか、その場しのぎと本質とを混同したりすり替えている。。。
関与するスタッフ自身が何をしているのかわからなくなってしまっているのが
1番の問題だと思います。
ピンチはチャンス
対応に困った時ほど
実は、自らの成長の機会でもあります。
今までの自分の在り方をもう一段高め深めるチャンスなんです。
観察・洞察は技術です。
技術であれば習得可能です。
技術であるから「感受」が関与しますが、
「伝達」も可能ですし「指導」もすべきです。
ただし、その技術が凄ければ凄いほど、習得には時間がかかります。
習得までの過程でイヤというほど自身のできなさに直面させられるでしょう。
でも、その先があるのです。
生活障害やBPSDというカタチの現れを
認知症のある方が
能力をより合理的に発揮できるようになった結果として解消されていく時には
認知症のある方だけでなく
必ず、スタッフの側にも行動変容が起こります。
そうやって、職業人として鍛えられ、高められていきます。









最近のコメント