大声や暴言のある方に対して
「大声・暴言のあるBさんに対して、どうしたら大声や暴言をなくせるか」
という問題を設定して、みんなで対応を考える
というパターンが圧倒的に多いのではないでしょうか?
問いを問い直す
問題設定の問題と言っている現場あるあるの課題は、ここにあります。
まず一つ、
「大声や暴言のBさん」と、BPSDを形容詞化してしまっています。
どんなに大声や暴言の著明な方でも24時間365日大声や暴言を言っているわけではありません。
形容詞化してしまうことで、大声や暴言のない時のBさんの状態を見落としてしまいます。
二つ目には、
大声や暴言という大きな見た目は同じでも
Bさんが「何に対して」大声や暴言をしているのかを全く確認をしていないということが問題です。
本来、「何に対して」怒っているのかがわからなければ対処のしようもないはずです。
先の記事で書いたように
「電気を消すことの何が嫌なのか」確認しようとしない
という私たち職員側の在り方と全く同じことが違うカタチで起こっているのです。
「ちゃんと声掛けしているのに怒られた。どうしたら良いの?」
という相談もよく受けますが
「ちゃんと」というのが実はクセモノで(苦笑)
言葉は丁寧でも口調がぞんざいだったり、キツかったり。。。
あるいは、長々と説明しているので理解できなかったり。。。
または、一方的に「その場を収める」ための声かけで本当の意味で「聴いて」いなかったり。。。
大声を出す、暴言を言う、という表現に表れているのは
その方のなんとかして欲しいという要望の強さのこともあります。
もちろん、いくら対人援助職だからといっても
誰だって怒鳴られたり酷いことを言われたら
人間として怖いし傷つきます。
でも、私たちは
お金をもらって認知症のあるBさんに接しています。
怒る、大声を出すという言動の評価ができる情報収集の貴重な機会を逃さないようにしましょう!
Bさんが「何に対して」大声や暴言という表現をしているのか率直に尋ねる。
そして、大声や暴言に反映されているBさんの困難と能力は何か
ということを把握しましょう。
大声や暴言という見た目、大きな枠組みは同じでも
その時その場の状況において
「何に対して」怒っているのか、ということは同じBさんでもまったく異なってきます。
だから、その都度「何に対して」怒っているのかを聴くことから始める必要があります。
言葉にして聴く時には聞き方に工夫が必要ですし
介助というもう一つの言葉で聴く時にも工夫が必要です。
その工夫とは〇〇したら大声・暴言がなくなる、というハウツーの当てはめではありません。
大声や暴言を収めようとする在り方は
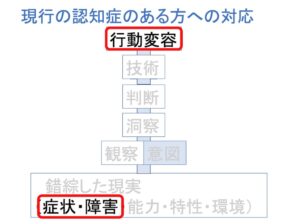
「大声や暴言がない」という状態を「望ましい状態」として無意識のうちに設定しています。
目標として計画書に記載していなかったとしても
実際の目標、ゴールとして設定しています。
この時点で、「状態であって行動ではない」から「目標=達成すべき本人の行動」とはなり得ない。
望ましいゴールではないところを目指しているので
当然行動変容が起こらない。努力が空回りしてしまう。という帰結を迎えます。
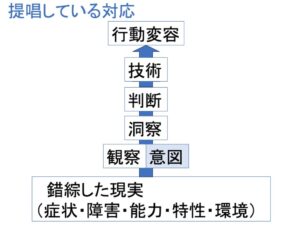
問いを問い直す。
どうしたらBさんの大声や暴言がなくなるのか
という問題設定ではなく
イマ・ココでBさんは何に対して大声や暴言というカタチで表現しているのか
という問題設定をする。
二重の意味で問いを問い直すことが求められています。
ちょっと話がそれますが
お気づきの方もいると思いますけれど
私はこちらのサイトでも論文や著書においても
「正しい」という文言は使っていません。
「適切」という文言をよく使っています。
誰にでも、いつでも、どこでも、万人に通用するような
「正しい」声かけや対応はありません。
目の前にいる方に対して、その時その場で適切だったかどうかが求められています。
適切かどうかの根拠はその方の目標です。
だから、認知症のある方に対して適切な対応ができるためには
目標設定を的確に行えることが望まれるし
目標設定が的確に行えるようになると
認知症のある方への対応の適不適の判断もできるようになってきます。
非常に強く関連しているのです。
いまだに時々見かける
長期目標:関節可動域の維持・改善
短期目標:関節可動域の維持・改善
治療内容:関節可動域訓練
だったり
長期目標:移動能力の維持
短期目標:移動能力の維持
といった記録を残すような人で認知症のある方に対して適切な対応ができる人に会った試しがありません。
逆に言えば
たとえ、今、目標設定ができない人でも、認知症のある方に適切な対応ができない人でも
どちらか一方がきちんとできるようになると
他方のおかしさを自覚し、自身でトレーニングを積むことができるようになり
いずれどちらも改善できるようになっていきます。
ここに未来への希望を感じています。







最近のコメント