認知症のある方や生活期にある方で
誤嚥性肺炎になってしまった後のリカバリーについて書いてみます。
1)不顕性誤嚥の予防ー口腔ケアの徹底
2)体力勝負ー焦らず・疲れず・食べる
3)食形態の選択
4)食事介助の工夫
ポイントはこの4つだと考えています。
そして、最も重要なことは、
どんな風に食べているのか、その食べ方に反映されている能力と障害・困難と特性を把握できる
つまり、アセスメント・評価・状態把握であり
アセスメント・評価・状態把握ができるためには
食べることと認知症の両方の知識に基づいた観察ができることだと考えています。
1)不顕性誤嚥の予防ー口腔ケアの徹底
誤嚥性肺炎肺炎の治療で
禁食にする場合とそうでない場合があるかと思いますが
禁食にした場合でも大切なのは口腔ケアです。
痰の自己喀出ができる方も
吸引をしてもらっている方も
たとえ経口摂取していなくても口腔ケアが必要です。
口腔内の清潔と湿潤を保持するために
歯のある方は必ず歯をブラッシングする
舌苔がある方は除去する
痰が硬口蓋(上顎)にこびりついていれば除去する
口腔ケアは、どうしても後回しになりがちではありますが
誤嚥性肺炎後、体力が低下していると不顕性誤嚥に罹患しやすいので
体力が戻ってきたら、ある程度大雑把でも不顕性誤嚥にならずに済みますが
(もちろん、どんな時でも口腔ケアは必須ではありますけれど)
体力が低下している時に、口腔ケアが不十分で口腔内が汚いと唾液が汚染されてしまいます。
その唾液を誤嚥してしまえば、どんなに抗生物質を点滴しても、吸引しても
イタチごっこになってしまって、なかなか治癒できないという状態になってしまいます。
いったん、解熱したのに、また熱発してしまうということも起こり得ます。
その意味で、食べた後だけではなくて食べる前の口腔ケアも必要です。
特に口腔内の粘調痰は誤嚥を引き起こしやすいので
必ず除去してから食べていただくようにしてください。
意思疎通が困難な方には
言葉だけに頼らずに、視覚情報を明確に提示することが有効です。
例えば、歯ブラシを目の前できちんと見せる。歯ブラシを左右に動かしながら「歯磨き」と言う。
実際には、総入れ歯の方の口腔ケアなどで歯ブラシを使わない方であっても
「歯ブラシ→歯磨き→開口する」ことをイメージしやすくなる場合も多いです。
口腔ケア用のスポンジを目の前で提示すると「飴」と誤認されやすく
舐めたり吸われたりしてしまってかえって開口しにくくなってしまう場合もあります。

また、いろいろな工夫をしても、
どうしても口腔ケアに協力していただけない場合もあるかと思います。
そのような時には殺菌作用があると言われている緑茶や紅茶を食後に摂取していただきながら
ケアに協力してもらえるように、どのようにしたら可能になるのかを探っていきます。
Kポイントを利用して開口を促すことも行いますが
「口を開けさせる」ためにKポイントを使うのではなくて
「開口のきっかけ」としてKポイントを活用すると考えています。
できるだけKポイントを使わなくても開口維持してもらえるように関与していきます。
認知症の状態が進行していれば
理屈ではなくて感情・感覚に働きかける声かけをします。
例えば
「歯磨きをしないと虫歯になっちゃいますよ」ではなくて
「歯磨きをすると口の中がスッキリさっぱりしますよ」と言うようにしています。
2)体力勝負ー焦らず・疲れず・食べる
誤嚥性肺炎後は体力が低下しているので
最初は数口食べるだけでも疲れてしまうこともあります。
疲れ切ってしまえば、意欲が低下してしまったり、この次に食べる体力がなくなってしまいます。
食べることも、筋肉が働いた結果として可能になることなので
食べることはエネルギーを摂取するというインプットの反面、
全身の運動というエネルギーのアウトプットでもあります。
食べていただきたいのはヤマヤマですが
その時に介助者の側が焦らずに
食べられる分を無理し過ぎずに食べていただくことが大切です。
1回量を把握しながら
少しずつ増えていけるように
想定より少なくても「頑張って食べた」ことを喜びあえるように励ましてください。
ふだん臥床しているお部屋から出て食堂などの異なる環境で食べることも
心理面では良い刺激にはなりますが、一方でいきなり長時間の離床は
食べる体力・気力までも低下させてしまいかねませんので注意が必要です。
病院に勤務していれば血液検査の結果を確認しながら関与できます。
特に、炎症反応を示すCRP、総蛋白TP、アルブミンALBの値は必ず参照していますし
易疲労にならないように、適正な1回量を把握するためにも
顔色・表情・活気・声量や声のハリについて注意深く観察をしています。
食べさせるのではなくて
今の状態でも、ラクにスムーズに食べられる形態と量そして離床・臥床のバランスについて検討しつつ関与していきます。
3)食形態の選択
食べやすい形態は様々です。
その方の食べ方をよく観察して食形態を選択することが一番のポイントとなります。
一見、咽頭期の低下に見えて、
実は口腔期の易疲労が主要問題で咽頭期は二次的に引っ張られて低下している
という状態像の方は、とても多くいらっしゃいます。
「ムセたらトロミ」という安易な発想からは卒業しましょう。
後述しますが、
「どんなものなら食べられるのか?」という問いを立てるのではなくて
「どんな風に食べているのか」を嚥下の機能解剖の知識に沿って観察することから始めます。
観察できれば必然的に「今はこの形態なら食べやすい」「この形態では食べにくい」「この形態では危険だ」という判断が伴ってきます。
誤嚥性肺炎後は体力低下していますし、禁食期間があれば内蔵に負担をかけないように
いきなり食形態を元に戻すのではなくて段階的に食形態を上げていくことが望ましいと考えています。
(断食後には段階的に食事内容を元に戻していきますよね)
今は液体の栄養補助食品も個体の栄養補助食品も様々なものが販売されています。
施設環境によって、用意できる栄養補助食品は限られてしまうかもしれませんが
食感というテクスチャーと栄養の両面から食形態を選択できるように
栄養士さんとの情報交換・連携が求められると考えていますし
また、栄養士さんとの情報交換がスムーズに進められるように
最低限の情報はこちらも知っておいたほうが良いと考えています。
4)食事介助の工夫
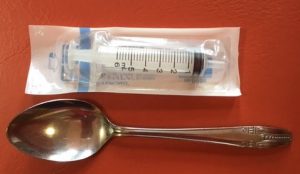
液体の栄養補助食品をこのシリンジを使って
一口量を1cc・2ccから始めたケースもありました。

易疲労が顕著な時や身体の環境適応が混乱している時には
上唇で取り込まなくても食べられるように
ゼリー状の栄養補助食品を箸で臼歯の上に載せて食べていただくこともあります。
大切なことは、嚥下の機能解剖の知識をもとに
目の前にいる方の食べ方をよく観察することです。
観察できれば、今、その方がどんな風に食べているのかがわかります。
どのような障害・困難があって
でも、能力をどんな風に発揮して頑張って食べているのか
食べにくい、食べようとしないという状態には必然があります。
同時に、「限定した」環境(場面・食形態・食事介助)であれば食べられる
ということを意味します。
私たちができることは「限定した環境」を見出し、援助すること。
そうすると、重度の認知症のある方でも、能力がありさえすれば、体力を消耗しすぎていなければ
限定した環境から、だんだんと多様性のある環境にも適応できるようになっていく。
つまり、食形態を上げられるようになっていきます。
意思疎通困難、食事介助困難と思われていた方でも
食事介助を通して、意思疎通も改善されるというケースにも数多く遭遇しています。
誤嚥性肺炎後にもう一度口から安全に食べられるようになるためには
あるいは誤嚥性肺炎に罹患しないように予防しながら口から食べていただくためには
アセスメント・評価・状態把握こそが重要です。
impairmentの評価は必要ですが
人間の身体は形態的にも機能的にも連続性があります。
脳血管障害などの具体的なアクシンデトがない認知症のある方や生活期の方においては
咽頭期の問題は咽頭期固有のものではない場合もあります。
嚥下5相の中での関係性
身体と口腔器官との関係性
対象者本人と介助者との関係性
その時その場のその関係性において
能力を発揮しながら食べています。
口腔嚥下リハは、できるに越したことはありませんが
もっと重要なのは、食事場面そのものです。
私たちが上の歯で食塊をこそげ落とすようなスプーン操作をしていれば
認知症のある方、生活期にある方その方の本来の食べ方を見ることすら叶いません。
適切なスプーン操作をできるということは
認知症のある方、生活期にある方の食べ方を観察することができるようになるための入り口です。
このあたりについては
「食べられるようになるスプーンテクニック」(日総研出版)に記載しました。
喉頭の複数回挙上によって完全嚥下している方も多いのですが
この本にあるQRコードから動画を確認することもできます。
詳細はご参照ください。


最近のコメント